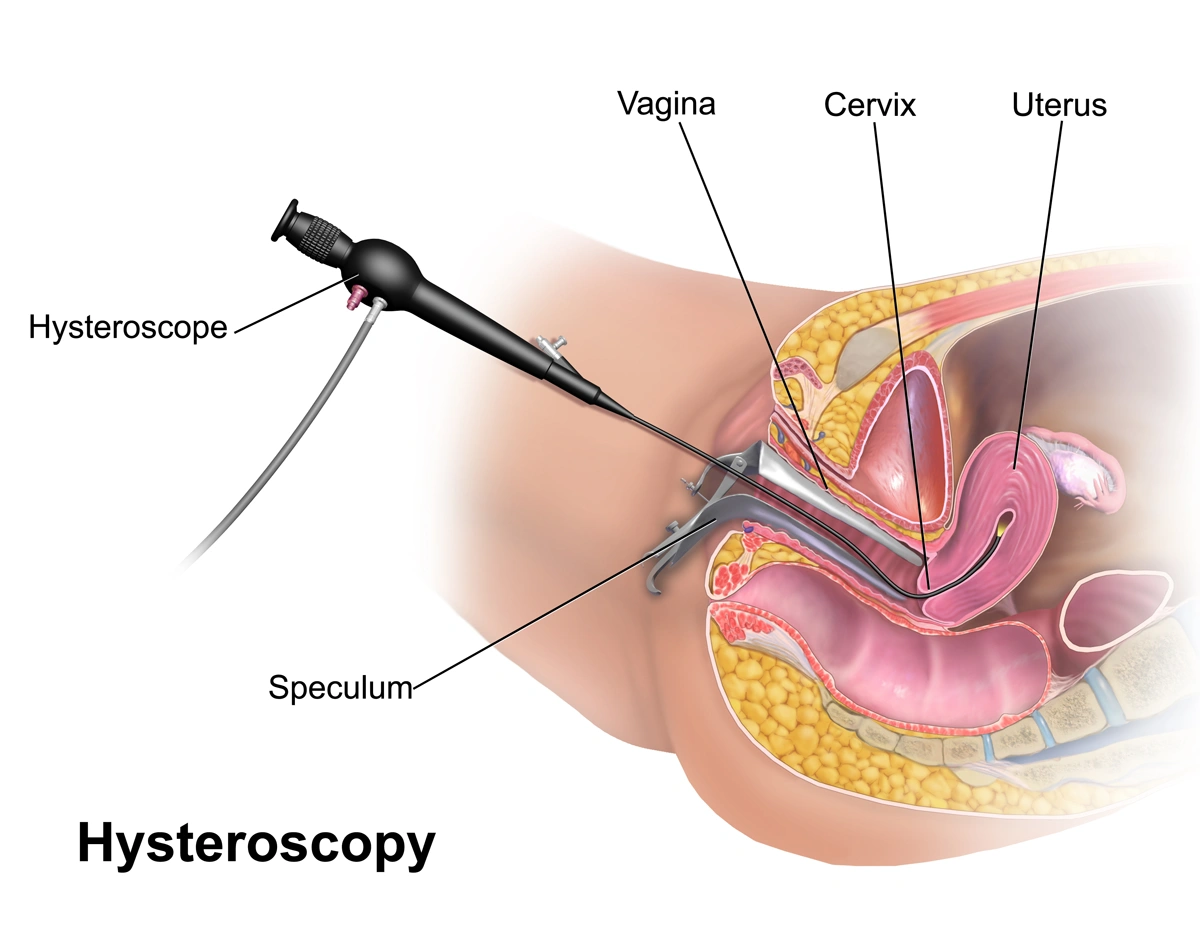
बांझपन के उपचार में हिस्टेरोस्कोपी को समझना
जब महीनों के उपचार के बाद भी गर्भधारण नहीं होता, तो कई मरीज़ फंसा हुआ महसूस करते हैं। रिपोर्ट कहती है कि सब कुछ ठीक लगता है, फिर भी परिणाम नहीं बदलते। इस स्तर पर, लोग अक्सर किसी भी चीज़ से ज़्यादा एक चीज़ चाहते हैं—स्पष्टता।
यहीं पर बांझपन के लिए हिस्टेरोस्कोपी प्रासंगिक हो जाती है। यह एक और कदम जोड़ने के लिए नहीं की जाती। यह समझने के लिए की जाती है कि गर्भाशय अंदर से वास्तव में कैसा दिखता है।
हिस्टेरोस्कोपी डॉक्टरों को बहुत पतले कैमरे का उपयोग करके गर्भाशय गुहा की सीधे जांच करने की अनुमति देती है। इस तरह का गर्भाशय मूल्यांकन उन स्थितियों को प्रकट कर सकता है जिन्हें स्कैन पूरी तरह से नहीं समझा पाते हैं। कई महिलाओं के लिए, यह वह परीक्षण बन जाता है जो अंततः अनुत्तरित प्रश्नों का उत्तर देता है।
इथियोपिया से भारत यात्रा करने वाले मरीज़ों के लिए, हिस्टेरोस्कोपी आमतौर पर एक केंद्रित प्रजनन जांच के हिस्से के रूप में योजनाबद्ध की जाती है, न कि नियमित रूप से उपयोग की जाती है।
प्रजनन उपचार से पहले डॉक्टर हिस्टेरोस्कोपी की सलाह क्यों देते हैं
मरीज़ अक्सर सोचते हैं कि जब अल्ट्रासाउंड या एचएसजी के परिणाम सामान्य दिखते हैं, तो हिस्टेरोस्कोपी का सुझाव क्यों दिया जाता है। इसका कारण यह है कि गर्भाशय की कुछ समस्याएँ इतनी छोटी या इतनी सूक्ष्म होती हैं कि उन्हें केवल इमेजिंग से पता नहीं लगाया जा सकता।
डॉक्टर हिस्टेरोस्कोपी की सलाह दे सकते हैं जब:
प्रारंभिक परीक्षण के बाद भी बांझपन का कारण अज्ञात रहता है
आईवीएफ या भ्रूण स्थानांतरण विफल रहा हो
गर्भाशय गुहा को गहन मूल्यांकन की आवश्यकता हो
पिछली प्रक्रियाओं या संक्रमणों से चिंता बढ़ रही हो
गर्भाशय गुहा की सीधे जांच करके, डॉक्टर यह तय कर सकते हैं कि उपचार योजना के अनुसार जारी रखा जाए या पहले समायोजन की आवश्यकता है।
हिस्टेरोस्कोपी गर्भाशय के अंदर क्या पता लगा सकती है
फाइब्रॉइड और प्रजनन क्षमता पर उनका प्रभाव
फाइब्रॉइड सामान्य होते हैं और कई फाइब्रॉइड वाली महिलाएँ बिना किसी कठिनाई के गर्भधारण कर लेती हैं। समस्याएँ आमतौर पर तभी होती हैं जब फाइब्रॉइड गर्भाशय गुहा में विकसित होते हैं।
हिस्टेरोस्कोपी डॉक्टरों को मूल्यांकन करने में मदद करती है:
फाइब्रॉइड जो गर्भाशय स्थान में फैलते हैं
वे क्षेत्र जहाँ परत बाधित हो सकती है
क्या गर्भावस्था से पहले हटाने पर विचार किया जाना चाहिए
चयनित मामलों में, बांझपन से जुड़े फाइब्रॉइड का प्रबंधन आरोपण के लिए गर्भाशय की स्थिति में सुधार करने में मदद कर सकता है। यह फाइब्रॉइड के आकार, स्थिति और समग्र प्रजनन कारकों पर निर्भर करता है। फाइब्रॉइड हटाने और बांझपन से संबंधित निर्णय हमेशा नियमित अभ्यास के बजाय निष्कर्षों पर आधारित होते हैं।
पॉलीप्स, आसंजन और गर्भाशय का घाव
गर्भाशय के अंदर छोटे पॉलीप्स या निशान ऊतक सामान्य हार्मोन स्तरों पर भी आरोपण में बाधा डाल सकते हैं।
हिस्टेरोस्कोपी डॉक्टरों को पहचानने में मदद करती है:
एंडोमेट्रियल पॉलीप्स
पहले के संक्रमणों या प्रक्रियाओं से हुए आसंजन (एडहेसन्स)
गर्भाशय की परत को प्रभावित करने वाले घाव
इन निष्कर्षों की अक्सर अल्ट्रासाउंड से पुष्टि करना मुश्किल होता है लेकिन सीधे गुहा मूल्यांकन के दौरान वे स्पष्ट रूप से दिखाई देते हैं।
गर्भाशय का आकार या संरचनात्मक अंतर
कुछ महिलाएँ गर्भाशय के आकार में मामूली अंतर के साथ पैदा होती हैं। इनसे कोई लक्षण नहीं हो सकते हैं, लेकिन फिर भी ये प्रजनन क्षमता या गर्भावस्था को प्रभावित कर सकते हैं।
हिस्टेरोस्कोपी पुष्टि करने में मदद कर सकती है:
गर्भाशय के भीतर आंशिक विभाजन
संरचनात्मक भिन्नताएँ जो आरोपण को प्रभावित करती हैं
इन्हें जल्दी पहचानना डॉक्टरों को उन तरीकों को दोहराने के बजाय उपचार योजनाओं को अनुकूलित करने में मदद करता है जो काम नहीं कर सकते हैं।
डायग्नोस्टिक बनाम ऑपरेटिव हिस्टेरोस्कोपी
हिस्टेरोस्कोपी हमेशा एक उपचार प्रक्रिया नहीं होती है। यह तरीका नैदानिक स्थिति पर निर्भर करता है।
डायग्नोस्टिक हिस्टेरोस्कोपी गर्भाशय के अंदरूनी हिस्से की बारीकी से जांच करने के लिए की जाती है। यह प्रक्रिया आमतौर पर छोटी होती है, और कई मामलों में, इसे बिना एनेस्थीसिया के भी किया जा सकता है।
ऑपरेटिव हिस्टेरोस्कोपी की योजना तब बनाई जाती है जब उपचार की उम्मीद होती है। इसमें पॉलीप्स को हटाना, आसंजनों को मुक्त करना या फाइब्रॉइड्स का इलाज करना शामिल हो सकता है।
कभी-कभी निदान और उपचार एक साथ किए जाते हैं। अन्य स्थितियों में, डॉक्टर इन चरणों को अलग करना पसंद करते हैं। यह चुनाव सुरक्षा और व्यक्तिगत निष्कर्षों द्वारा निर्देशित होता है।
क्या हिस्टेरोस्कोपी ट्यूबल या पिछली नसबंदी संबंधी समस्याओं में मदद कर सकती है?
नसबंदी को उलटने में भूमिका
कुछ महिलाएँ जिनकी पहले नसबंदी हुई थी, वे गर्भधारण करना चाहती हैं। यह स्पष्ट करना महत्वपूर्ण है कि हिस्टेरोस्कोपी अपने आप नसबंदी को उलट नहीं देती है।
यह इसमें सहायता कर सकता है:
नसबंदी को उलटने की योजना बनाने से पहले गर्भाशय गुहा का मूल्यांकन करना
गर्भाशय की उन स्थितियों की पहचान करना जो परिणामों को प्रभावित कर सकती हैं
यह तय करने में मदद करना कि नसबंदी को उलटना या आईवीएफ अधिक उपयुक्त है
यह मूल्यांकन उन प्रक्रियाओं से बचने में मदद करता है जो उपयुक्त नहीं हो सकती हैं।
ट्यूबल रिकैनलाइजेशन से संबंध
ट्यूबल रिकैनलाइजेशन अवरुद्ध फैलोपियन ट्यूबों को खोलने पर केंद्रित है। हिस्टेरोस्कोपी का उपयोग अक्सर इसके साथ ट्यूबों के गर्भाशय पक्ष का आकलन करने के लिए किया जाता है।
साथ मिलकर, ये प्रक्रियाएँ डॉक्टरों को निर्धारित करने में मदद करती हैं:
रुकावट का स्थान
क्या ट्यूबल रिकैनलाइजेशन तकनीकी रूप से संभव है
क्या समग्र प्रजनन मूल्यांकन के आधार पर आईवीएफ एक अधिक उपयुक्त विकल्प हो सकता है
यह संयुक्त दृष्टिकोण अनिश्चितता को कम करता है।
हिस्टेरोस्कोपी प्रक्रिया के दौरान क्या होता है
अनिश्चितता अक्सर वही होती है जो प्रक्रिया से पहले मरीज़ों को घबरा देती है। बुनियादी चरणों को जानने से चीजें अधिक प्रबंधनीय लग सकती हैं।
हिस्टेरोस्कोपी एक क्लिनिकल सेटिंग में की जाती है जहाँ गर्भाशय को अंदर से देखने के लिए एक संकीर्ण कैमरे को गर्भाशय ग्रीवा के माध्यम से निर्देशित किया जाता है। इस प्रक्रिया में कोई बाहरी चीरा शामिल नहीं होता है।
यह प्रक्रिया आमतौर पर 10 से 30 मिनट तक चलती है। कुछ मरीज़ों को हल्का बेहोशी का इंजेक्शन दिया जाता है जबकि दूसरों को इसकी आवश्यकता नहीं होती है। अधिकांश उसी दिन घर लौट जाते हैं।
अंतर्राष्ट्रीय मरीज़ों के लिए, भारतीय प्रजनन केंद्र अक्सर बार-बार आने की आवश्यकता को सीमित करने के लिए कुशलता से जांच का समन्वय करते हैं।
हिस्टेरोस्कोपी के बाद रिकवरी
पहले 24 से 48 घंटे
रिकवरी आमतौर पर सहज होती है। हल्का ऐंठन या हल्का धब्बेदार रक्तस्राव सामान्य है और अक्सर अपने आप ठीक हो जाता है।
डॉक्टर सुझाव दे सकते हैं:
दिन के शेष भाग के लिए आराम
थोड़े समय के लिए टैम्पोन से बचें
यदि आवश्यक हो तो हल्के दर्द निवारक का उपयोग करें
हिस्टेरोस्कोपी के बाद समस्याएँ आम नहीं होती हैं, खासकर जब यह प्रक्रिया प्रशिक्षित विशेषज्ञों द्वारा की जाती है। प्रक्रिया से पहले, आपका डॉक्टर आपकी विशिष्ट स्थिति पर लागू होने वाले किसी भी जोखिम पर चर्चा करेगा।
दैनिक गतिविधियों पर लौटना
ठीक होने का समय आमतौर पर कम होता है। कई मरीज़ अपनी भावना के आधार पर कुछ दिनों के भीतर दैनिक दिनचर्या में वापस आने में सहज महसूस करते हैं।
घर में घूमना और सामान्य रूप से भोजन करना जैसी साधारण गतिविधियाँ आमतौर पर ठीक रहती हैं। डॉक्टर व्यक्तिगत रिकवरी के आधार पर यौन गतिविधि फिर से शुरू करने से पहले थोड़ी देर इंतजार करने का सुझाव दे सकते हैं।
प्रजनन उपचार कब जारी रह सकता है
अगले कदम इस बात पर निर्भर करते हैं कि क्या किया गया था। यदि हिस्टेरोस्कोपी नैदानिक थी, तो प्रजनन उपचार उसी चक्र में जारी रह सकता है।
यदि उपचार किया गया था, तो डॉक्टर आमतौर पर उपचार के लिए समय देते हैं। गर्भाशय की परत ठीक होने के बाद आईवीएफ या भ्रूण स्थानांतरण की योजना बनाई जाती है।
आप देख सकते हैं कि यह समन्वित देखभाल के हिस्से के रूप में समग्र भारत में आईवीएफ उपचार प्रक्रिया में कैसे फिट बैठता है।
क्या इथियोपिया से यात्रा करने वाले मरीज़ों के लिए हिस्टेरोस्कोपी सुरक्षित है?
जब उपचार विदेश में होता है तो सुरक्षा विशेष रूप से महत्वपूर्ण होती है। हिस्टेरोस्कोपी अनुभवी विशेषज्ञों द्वारा किए जाने पर आमतौर पर सुरक्षित होती है, लेकिन इसकी उपयुक्तता पर हमेशा अपने इलाज करने वाले डॉक्टर के साथ चर्चा की जानी चाहिए।
भारत में प्रजनन केंद्र अंतर्राष्ट्रीय मरीज़ों के लिए संरचित प्रोटोकॉल का पालन करते हैं, जिसमें इन बातों पर ध्यान केंद्रित किया जाता है:
हस्तक्षेप से पहले स्पष्ट निदान
संक्रमण की रोकथाम
प्रक्रिया के बाद की निगरानी
भारत में प्रजनन उपचार की योजना बनाने वाले मरीज़ों के लिए, अच्छा समन्वय तनाव और देरी को कम करने में मदद करता है। DivinHeal मरीज़ों को प्रक्रियाओं की समय-सीमा और अगले चरणों को समझने में मदद करके उनका समर्थन करता है ताकि निर्णय सूचित लगें।
जब हिस्टेरोस्कोपी आमतौर पर आईवीएफ योजना का हिस्सा होती है
बांझपन के लिए हिस्टेरोस्कोपी हर किसी के लिए आवश्यक नहीं है। डॉक्टर इसकी सलाह तभी देते हैं जब इसका कोई स्पष्ट नैदानिक कारण हो।
सामान्य स्थितियों में शामिल हैं:
बार-बार आरोपण विफलता
गर्भाशय गुहा में संदिग्ध असामान्यताएँ
जमे हुए भ्रूण स्थानांतरण से पहले तैयारी
लंबे समय से अज्ञात बांझपन
लक्ष्य भ्रूण स्थानांतरण से पहले गर्भाशय को सावधानीपूर्वक तैयार करना है, न कि परिणामों का वादा करना।
हिस्टेरोस्कोपी क्या नहीं कर सकती (वास्तविक अपेक्षाएँ निर्धारित करना)
यथार्थवादी रहना महत्वपूर्ण है। हिस्टेरोस्कोपी एक नैदानिक और सुधारात्मक उपकरण है, न कि इलाज।
यह नहीं कर सकती:
गर्भावस्था की गारंटी देना
अंडे या शुक्राणु की गुणवत्ता में सुधार करना
आईवीएफ को प्रतिस्थापित करना जब यह चिकित्सकीय रूप से आवश्यक हो
प्रजनन परिणाम कई कारकों के एक साथ काम करने पर निर्भर करते हैं। हिस्टेरोस्कोपी गर्भाशय संबंधी समस्याओं का समाधान करने में मदद करती है जब वे मौजूद होती हैं।
निष्कर्ष
हिस्टेरोस्कोपी का उपयोग अक्सर तब किया जाता है जब बांझपन का कारण अज्ञात रहता है या जब उपचार के परिणाम अपेक्षाओं से मेल नहीं खाते हैं। गर्भाशय गुहा की सीधे जांच करके, डॉक्टर उन कारकों को बेहतर ढंग से समझ सकते हैं जो आरोपण या प्रारंभिक गर्भावस्था को प्रभावित कर सकते हैं।
इथियोपिया से भारत यात्रा करने वाले मरीज़ों के लिए, यह समझना कि हिस्टेरोस्कोपी की सिफारिश क्यों की जाती है और रिकवरी आमतौर पर कैसे होती है, अनिश्चितता को कम करने और सूचित निर्णय लेने में सहायता कर सकता है। यह गारंटी के बारे में नहीं है। यह सूचित स्पष्टता के बारे में है।
इथियोपिया से भारत आने वाले मरीज़ों के लिए, यह जानना कि हिस्टेरोस्कोपी प्रजनन उपचार में कहाँ फिट बैठती है, योजना बनाना आसान बना सकता है। डिविनहील मरीज़ों को प्रक्रियाओं की समय-सीमा और अगले चरणों को समझने में मदद करता है ताकि निर्णय जानकारी से निर्देशित हों, दबाव से नहीं।
Related Links
डिविनहील के साथ बुकिंग
अपने उपचार विकल्पों को समझने के लिए निःशुल्क परामर्श प्राप्त करें
Related Links
DivinHeal's Journey

Latest Articles
Frequently Asked Questions
Get answers to common questions about medical tourism, treatment procedures, and our comprehensive healthcare services.
क्या आप अपनी चिकित्सा यात्रा शुरू करने के लिए तैयार हैं?
भारत के शीर्ष अस्पतालों से व्यक्तिगत चिकित्सा उपचार विकल्प प्राप्त करें। हमारे चिकित्सा विशेषज्ञ हर कदम पर आपकी सहायता करने के लिए तैयार हैं।